放射影像学作为现代医学的“眼睛”,正在技术革新与临床需求的双重驱动下迎来前所未有的变革,从设备性能的提升到人工智能的深度介入,这一领域不仅重塑了诊疗流程,更在疾病预防、精准医疗等维度开辟了新路径,对于医学生而言,理解其发展趋势将直接影响未来职业竞争力的构建。
技术迭代推动诊断精度跃升
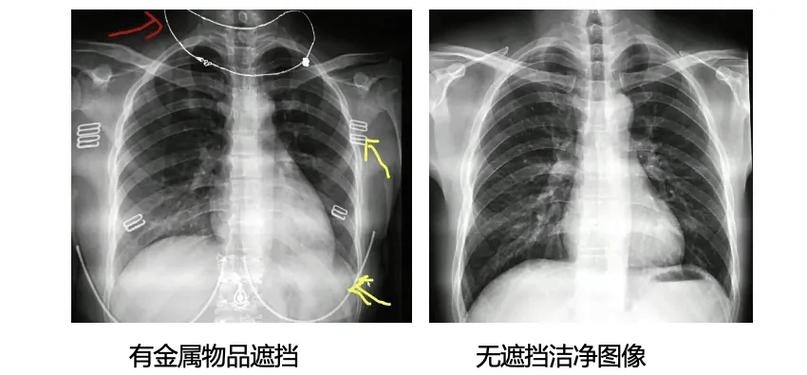
新一代CT、MRI设备通过光子计数探测器、7T超高场强技术,实现了亚毫米级分辨率和实时动态成像,以心血管影像为例,双源CT能在一次心跳周期内完成冠状动脉三维重建,将诊断准确率提升至98%以上,而分子影像学的突破,使得PET-CT可精准捕捉肿瘤代谢活性,推动癌症早期检出率提高40%。
人工智能重构工作流生态
深度学习算法已能自动识别肺结节、脑出血等典型征象,三甲医院实践数据显示,AI辅助系统使放射科医师阅片效率提升30%,漏诊率下降22%,更重要的是,AI正在突破传统形态学分析的局限——斯坦福大学开发的算法可通过胸部X光片预测患者未来6年的心血管风险,这标志着影像诊断开始向预测医学转型。
临床价值向全周期管理渗透
放射组学(Radiomics)的兴起,让影像数据成为量化治疗反应的生物标志物,在肿瘤靶向治疗中,通过对比基线与治疗后的纹理特征变化,医生可提前3周预判药物敏感性,避免无效治疗带来的身体与经济负担,新冠肺炎期间,基于CT影像的严重程度分级系统,直接指导了呼吸支持方案的制定,验证了影像学在急重症决策中的核心地位。
多模态融合催生新诊疗范式
影像导航手术系统将术前三维重建与术中实时超声融合,帮助外科医生在肝癌切除术中精准避开血管丛,将平均手术时间缩短1.5小时,神经放射领域,fMRI与DTI技术的结合,使癫痫灶定位精度达到毫米级,术后无发作率从65%跃升至89%,这种跨模态的数据整合,正在重新定义个体化治疗的标准。
人才能力模型发生结构性转变
未来的放射科医师需要具备三重能力:掌握影像设备物理原理的技术洞察力,理解AI算法局限性的批判思维,以及将影像特征与临床表现关联的整合诊断能力,美国放射学会(ACR)已推出针对 resident 的机器学习必修课程,国内顶尖医学院也开始设置医学影像信息学交叉学科,这种变革直接回应了行业对“医工复合型”人才的迫切需求。
站在医学影像数据量每年增长63%的时代节点,放射影像学早已超越单纯的技术工具范畴,成为驱动临床决策的核心生产要素,对于选择这一领域的学生而言,既要深耕解剖病理的医学根基,更需主动拥抱量子计算、元宇宙诊疗等前沿技术——唯有成为“跨学科创新载体”,才能真正把握住这场技术革命赋予的职业机遇。